Терапия анкилозиращ спондилит
Забележка
Тази тема е продължение на нашата тема:
- анкилозиращ спондилит
Синоними в по-широк смисъл
Анкилозиращ спондилит (AS), анкилозиращ спондилит, спондилартропатия
Ревматизъм, ревматоиден артрит, псориатичен артрит, метотрексат
Английски: Анкилозиращ спондилит
Започване на терапия
Терапията се основава на възпалителната активност и стадия на болестта на Бехтерев. Освен това, лекарят трябва, разбира се, да вземе предвид индивидуалния отговор и съпътстващите заболявания на пациента.
Като мярка за активността на болестта, на BASDAI (Б.Атина А.nkylosing С.pondylitis Д.isease А.ctivity I.ndex). Това е въпросник за пациент, който е разработен през 1994 г. от група от Бат, Англия. Въпросът е напр. според продължителността и тежестта на Сутрешна скованост, Болка и умора.
Целите на терапията са забавянето на възпалителния процес, противодействайки на сковаващата тенденция на гръбначен стълб, Облекчаване на болката и, ако е възможно, запазване на функцията и здравината на ставите.
физиотерапия
Чрез физиотерапия (физиотерапия) се подобрява или поддържа мобилността на ставите, съкращават се мускулните групи и се укрепват отслабените мускули. Освен това се тренира координация, се увличат отклоняващите се движения и се намалява болката.
Препоръчителни спортове са:
- плуване
- Да отида на колело
- Ски бягане
- Горско бягане и
- Волейбол.
Трябва да се избягват силните вибрации, едностранно натоварване, спортове с висок риск от нараняване и спортове с повишена кифоза (образуване на гърбица). гръбначен стълб (правилна настройка на кормилото при колоездене!).
Обща информация за физиотерапията може да намерите в нашата тема:
- физиотерапия
- конкретна информация е достъпна от Medon.de - Физиотерапия при болест на Бехтерев
Физиотерапия
Мерките за физическа терапия са напр. Апликации за топлина / студ, медицински вани, масаж, Електротерапия, Ултразвук и т.н. Те се използват предимно за облекчаване на болката и Мускулна релаксация.
Медицинска терапия
В основата на лекарствената терапия на Mb. Bechterew са нестероидните противовъзпалителни средства (НСПВС) и СОХ 2 инхибиторите (като Arcoxia® 90mg). Те водят до облекчаване на болката при 60-80% от пациентите и вероятно също имат положителен ефект върху сковаването.
Антиревматичните лекарства, модифициращи заболяването, които са от съществено значение за пациенти с ревматоиден артрит, почти не оказват влияние върху възпалителните промени в гръбначния стълб при анкилозиращ спондилит. Най-добре проученото лекарство от тази група за болестта на Бехтерев е сулфасалазин (например Pleon®). Установено е, че пациентите с ниска болестна активност и преобладаващо засягане на гръбначния стълб обикновено не се възползват от лечение със сулфасалазин, докато пациентите с предимно възпаление на периферните стави и пациентите в силно активен ранен стадий на спинално засягане могат да се възползват от лечението.
Понякога пациентите с анкилозиращ спондилит също се лекуват с метотрексат. Ефективността на метотрексат се оценява много противоречиво. Ефектът на метотрексат изглежда по същество се ограничава до периферните стави, т.е. колянната става, тазобедрената става, раменната става и др.
За повече информация относно метотрексат вижте нашата тема: Метотрексат
За разлика от ревматоидния артрит системният S.тероиди (кортизон) трудно с анкилозиращ спондилит. В случай на остро засягане на една или няколко стави, лекарят може да извърши вътреставни инжекции (инжектиране в ставата) на локални анестетици (= локални анестетици) и стероиди (кортизон).
Това често води до бързо облекчаване на болката и поддържане на функцията на ставата. Ако има недостатъчно подобрение след инжектиране на стероиди, радиосиновиортреза (RSO = облитериране на възпалената ставна лигавица с радионуклиди, например итрий 90, рений 186 или ербий 169) или хемосиновиортреза (CSO = заличаване на възпалената ставна лигавица с така наречените склерозиращи лекарства или осморични лекарствени препарати, може да се осмират лекарства, може да се осмират лекарства) да стане. Прикрепванията на сухожилията могат да бъдат инфилтрирани локално с локален анестетик и, ако е необходимо, водоразтворим стероид (кортизон).
Можете да намерите повече информация за химиозиновиортата в нашата тема: Хемосиновиортаза.
През последните години се показа, че терапията с TNF-алфа инхибитори (напр. Humira®, Remicade®, Enbrel®) показва добра ефективност при активен анкилозиращ спондилит. Според препоръките на групата ASAS (Оценки при анкилозиращ спондилит), международна група от изследователи, предимно ревматолози, трябва да започне терапия с TNF-алфа инхибитори, ако диагнозата на анкилозиращия спондилит (потвърдена от ревматолог) е сигурна, BASDAI> 4 присъства в продължение на поне 4 седмици и ако поне две различни нестероидни противовъзпалителни средства в продължение на три месеца, интраартикуларно инжектиран стероид или сулфасалазин не показват желания ефект при пациенти с възпаление предимно на периферна става.
Противопоказания за употребата на TNF-алфа инхибитори като Туберкулозата или други тежки инфекции и умерена до тежка сърдечна недостатъчност трябва да бъдат изключени от лекаря предварително.
Можете да намерите повече информация по темата за сърдечната недостатъчност в нашата тема: Сърдечна недостатъчност
Съществуват по-нови проучвания за ефективността на талидомид и памидронат при лекарственото лечение на анкилозиращ спондилит. За добре обоснована оценка обаче първо трябва да се очакват допълнителни резултати от проучването.
Оперативна терапия
При мерките за оперативна терапия трябва да се прави разлика между превантивните, реконструктивни и палиативни интервенции. Целта на всички мерки за хирургична терапия е намаляване на болката, поддържане или възстановяване на ставни функции и поддържане на хоризонтална линия на зрение.
Изборът на процедура зависи от степента на разрушаване на ставата или степента на скованост. Повечето интервенции в ортопедична ревматология може да се извърши планирано. По принцип обаче не всяка възможна намеса е печеливша за пациента. Оперативният метод, последващото лечение, шансовете за успех и възможностите за оттегляне определено трябва да бъдат обсъдени предварително с хирурга.
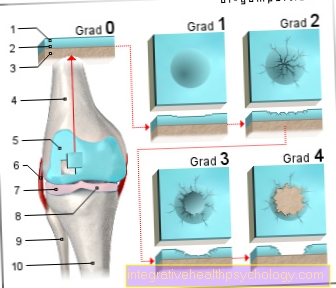
В областта на периферните стави с до голяма степен непокътнати хрущялни състояния има индикация за хирургична терапия, ако отоците продължават повече от 6 седмици, въпреки оптимизираната лекарствена терапия, адаптирана към текущото състояние. След това възпалената синовиална мембрана се отстранява артроскопски или открито, възможно най-радикално, в зависимост от ставата. синовектомия).
След артроскопска синовектомия е полезно да се предотврати повторно възпаление на ставата, 6-8 седмици след операцията RSO (радиосиновиорт) или CSO (химиозиновиорт) за да се свържете.
При по-млади пациенти има ограничено увреждане на хрущяла, но тежки аксиални отклонения Интервенции за корекция на повърхността на ставите Използват се коригиращи остеотомии. Целта е отново да се постигне равномерно натоварване на ставните части или, в случай на ограничено увреждане на хрущяла, да се отстрани от основната зона на натоварване. За тази цел костта се разрязва и стабилизира в коригирана позиция с винтове / плочи / проводници. Тези интервенции обикновено се комбинират със синовектомия.
По-напредналите етапи със съответното разрушаване на ставите обикновено изискват съвместна резекция, подмяна на ставата или интервенция на укрепване на ставите.
В a операция на ставна резекция унищожените части на ставата се отстраняват, ставната повърхност се прекроява и се заменя с интерпонат, направен от собствената тъкан на тялото (например капсулна тъкан, мастна тъкан, мускулна фасция). Такива процедури обаче не са възможни на големите стави, които носят телесното тегло (коленете, бедрата), тъй като не биха издържали натоварването. Такива интервенции обикновено се извършват на предния крак или лакът.
Операция за заместване на ставите вече са възможни на почти всички стави. Унищожените части на ставите се отстраняват и се заменят с изкуствена става (ендопротезиране, т.е. Протези на тазобедрената става, Протезиране на коляното) заменен. В зависимост от възрастта, общото състояние и подвижността на пациента и качеството на костите могат да се използват безцементни или циментирани ендопротези.
В случай на стайна нестабилност може да се наложи да се използва свързана система или да се стабилизира лигаментният апарат. С операцията за заместване на ставите се постига много добро намаляване на болката и след подходящо физиотерапевтично лечение упражнение се постига добра подвижност и бърза издръжливост. Недостатъкът е ограничената трайност на ендопротезите.
Съвместни укрепващи интервенции създайте стабилна и трудна ситуация. Унищожените повърхности на ставите се отстраняват, съединителните партньори се поставят една върху друга във функционално благоприятно положение и се фиксират с плочи / винтове / пирони или проводници, докато не настъпи осификация / втвърдяване. Обикновено се извършват, когато подмяната на ставите не е възможна или вече не е възможна, често основно на пръстите на пръстите на ръцете, пръстите на ръцете, глезените и на гръбначния стълб.
В областта на гръбначен стълб има спешна индикация за хирургична терапия в случай на неврологични разстройства (сензомоторен дефицит в ръцете и краката, тетра- или параспастичност, нестабилна походка, повишени мускулни рефлекси). Операциите в случай на костни нестабилности са относително належащи, ако декомпенсацията на статиката засяга зрителното поле на пациента и го застрашава в ежедневието. Допълнителни индикации за изправяне спондилодезис (операция на усилване на гръбначния стълб с корекция на оста) са силна болка или ако хоризонтална линия на зрение може да се постигне само чрез огъване Колянна става да се достигне.
При всички хирургични мерки съществуват общи и специални рискове, за които хирургът информира пациента преди планираните интервенции. Някои, като напр рискът от a Инфекция на раната или Нарушение на заздравяване на рани, се увеличават при пациенти с анкилозиращ спондилит от самата болест или от лекарственото лечение. Ето защо, преди планирана хирургична процедура, определено трябва да поговорите с лекаря за необходимо намаляване на дозата или прекратяване на приема на лекарството.
рехабилитация
За успеха на горното ревматичната ортопедична хирургия е една интензивно последващо лечение от съществено значение.
Режимът на последващо лечение обикновено се определя от хирурга. Това включва, от една страна, редовни прегледи на рани и промени в превръзката, и от друга страна, в зависимост от процедурата, специално последващо лечение под формата на физиотерапия, евентуално с помощта на помощни средства (напр. Движение на шини, ортези или патерици).
След интервенции за сковаване на ставите обикновено е необходимо шестседмично обездвижване на мазилка, след операции за усилване в областта на гръбначен стълб често трябва да се носи корсет за дълги периоди от време (8-12 седмици).
Курс и прогноза
Появата и протичането на анкилозиращия спондилит са коварни, като най-голямата загуба на функция и уврежданията вероятно ще настъпят през първите 10 години на заболяването. Основните оплаквания на пациентите по отношение на качеството на живот са скованост, болка, умора и лош сън.
Фактори, които правят хода на заболяването по-вероятен са:
- засягане на тазобедрената и колянната става
- повишена скорост на утаяване (> 30 mm за 1-ви час)
- ниска ефективност на нестероидни противовъзпалителни средства (НСПВС)
- ограничаване на подвижността на лумбалния гръбначен стълб
- възпаление на ставите на малкия пръст и пръстите на краката
- Олигоартрит (възпаление на много стави едновременно)
- начало на заболяването преди 16-годишна възраст.
Анкилозиращият спондилит засяга пациенти в сравнително млада възраст, което означава, че тежестта на заболяването, която често е значителна, продължава дълго време. Терапевтичните възможности за анкилозиращ спондилит досега са доста ограничени, но се очаква значително подобрение от сравнително новите TNF-алфа инхибитори.