Синдромът на Стивънс Джонсън
Какво представлява синдромът на Стивънс-Джонсън?
Синдромът на Стивънс-Джонсън е много рядко, сериозно заболяване.
Причината за това заболяване често е предишна инфекция или употреба на ново лекарство. Заболяването се причинява от свръхреакция на имунната система. Заболяването става забележимо от пилинг на кожата, болезнени мехури и силно усещане за болест.
Обикновено жените са засегнати много по-често от мъжете. Хората, които страдат от ХИВ заболяване, също са особено засегнати.

Какви са причините?
Има две основни причини, които могат да предизвикат синдром на Стивънс-Джонсън. От една страна, предишна инфекция или, от друга, приемане на ново лекарство.
Синдромът на Стивънс-Джонсън се появява главно през първите 8 седмици след приема на ново лекарство. Има някои лекарства, които са по-често свързани със синдрома на Стивънс-Джонсън, отколкото други. Те включват преди всичко лекарства с активната съставка алопуринол (използван при подагра) и лекарства с групата на активните съставки на сулфонамиди като котримоксазол (антибиотик).
Тази тема може да ви интересува: Непоносимост към лекарства
Как се диагностицира синдромът на Стивънс-Джонсън?
С помощта на интервю с пациента (анамнеза), лекарят може да открие възможни тригери за синдрома на Стивънс-Джонсън.
След това ще бъде извършен физически изпит. Често пъти лекарят може да подозира синдрома на Стивънс-Джонсън въз основа на клиничния външен вид с подходяща анамнеза.
За да бъдем на сигурна страна, се прави биопсия на кожата, за да се потвърди диагнозата синдром на Стивънс-Джонсън.
Тази тема може да ви интересува като диференциална диагноза към синдрома на Стивънс-Джонсън: Изригване на наркотици
Какви са симптомите на синдрома на Стивънс-Джонсън?
Пилинг на повърхността на кожата е характерен за синдрома на Стивънс-Джонсън. Кожните изяви са кръгли и често се образуват везикули. Появата на тези напомня за изгаряне. Кожата е зачервена и смачкана. Тези рани по кожата са много болезнени.
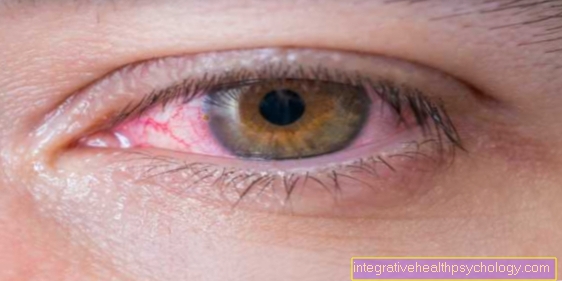
Допълнителното засягане на лигавиците е показателно за синдрома на Стивънс-Джонсън. Това засяга главно устата и гърлото, както и гениталната област. В допълнение към симптомите на повърхността на кожата, често има възпаление на конюнктивата на очите.
В допълнение, засегнатите много често страдат от силно чувство на болест, треска и възпаление на носната лигавица (ринит).
Прочетете повече за това:
- Медикаментозен обрив
- Обрив след предишна инфекция
На кои места се среща по-специално синдромът на Стивънс-Джонсън?
Участието на лигавицата е характерно за синдрома на Стивънс-Джонсън. Това означава, че лигавицата винаги е засегната. Лигавиците се намират главно в устата и гърлото, както и в областта на гениталиите, поради което тези части на тялото са много често засегнати от синдрома на Стивънс-Джонсън.
Местата, където кожната повърхност се отлепва, често са на багажника. Лицето, ръцете и краката също могат да бъдат засегнати.
В допълнение към кожните симптоми, конюнктивитът е много често срещан.
терапия
Ако синдромът на Стивънс-Джонсън се разви в резултат на приема на ново лекарство, той трябва незабавно да бъде спрян. Като цяло е важно да се избягва причината за задействане, ако тя е известна и възможна.
Интензивната терапия е подобна на лечението на изгаряния: дават се течности, лекуват се раните и ако е необходимо, последствия като отравяне на кръвта (сепсис) или бактериални инфекции се лекуват с антибиотици.
Приемането на лекарства, които потискат имунната система, като кортизон, е противоречиво и по принцип не се използва. В отделни случаи, разбира се, могат да се използват и други възможности за лечение.
продължителност
Няма един размер, който да отговаря на всички правила за това колко дълго ще продължи синдромът на Стивънс-Джонсън.
Продължителността основно зависи от това колко бързо се започва лечението и колко добре работи терапията. По правило може да се очаква от няколко дни до седмици.
Как протича процесът?
Засегнатите пациенти много често страдат от много силно чувство на болест и са много сериозно болни. Ето защо е важно да се диагностицира синдромът на Стивънс-Джонсън рано и да се лекува веднага.
В някои случаи заболяването може да бъде много тежко. Тази тежка форма на синдром на Стивънс-Джонсън е известна в техническо отношение като токсична епидермална некролиза (TEN).
Каква е прогнозата?
Синдромът на Стивънс-Джонсън е много тежко състояние.
В някои случаи може да бъде много тежко. В зависимост от тежестта на заболяването, вероятността да умре от болестта е 6% при лека форма до 50% при тежка форма (токсична епидермална некролиза).
Какви могат да бъдат дългосрочните последици?
Заболяването обикновено лекува без белези.
Важно е повърхността на раната да не бъде манипулирана, например надраскана. Ранените повърхности също трябва да се обработват и да се грижат редовно, за да се предотврати появата на белези.
Прочетете повече за това: Заздравяване на рани
Това заразително ли е?
Синдромът на Стивънс-Джонсън не е заразен. При това рядко заболяване имунната система на няколко души прекалено реагира, поради което се появява това заболяване.
Заболяванията, които са предизвикани от бактериален или вирусен патоген, обикновено са заразни. Това не е така при синдрома на Стивънс-Джонсън.
Прочетете също нашата тема за подобно заболяване, стафилококов мащаб на синдром на кожата, който се задейства от бактерии: Стафилококова инфекция
По какво се различава синдромът на Лайел от синдрома на Стивънс-Джонсън?
Синдромът на Стивънс-Джонсън определя кожни участъци под 10% от общата повърхност на тялото. Ако е засегната до 30% от повърхността на тялото, човек говори за преходна форма. Ако повече от 30% от повърхността на тялото е засегната от кожата, човек говори за токсична епидермална некролиза.
Това е известно още като синдром на Лайел, когато болестта е била задействана чрез прием на лекарства. Това е тежка и животозастрашаваща лекарствена реакция. Лекарствата, които могат да причинят токсична епидермална некролиза (синдром на Lyell), включват: фенитоин, сулфонамиди, алопуринол и селективни инхибитори на обратното захващане на серотонин (SSRI), като флуоксетин.