епилепсия
Синоними в по-широк смисъл
- Големи времена изземване
- Епилептични припадъци
- Небрежно прилягане
Английски: епилепсия
Въведение
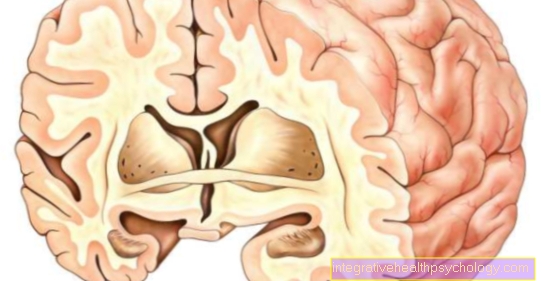
Думата епилепсия идва от старогръцки epilepsisкоето означава „изземване“ или „нападение“. Епилепсията е клинична картина, която, строго погледнато, може да бъде описана като такава само ако има поне една епилептична атака - Припадък - възниква с констатации, характерни за епилепсията при ЕЕГ и или ЯМР на мозъкакоето е показателно за повишена вероятност от допълнителни епилептични припадъци.
при епилепсия човек разбира различни симптоми по отношение на мускулатура (моторизирани), от Senses (сетивен), на тяло (вегетативен) или психика (умствено), които са резултат от необичайна възбуда и Разпространение на възбуждане в нервните клетки на мозъка се срещат повече от веднъж. Тези симптоми са обобщени като „конфискация“.

В зависимост от вида на епилепсията може да бъде например ритмични потрепвания или Спазми на мускулни групи, пот, Обонятелни разстройства, Повишаване на кръвното налягане, Повишено слюноотделяне, намокряне, изтръпване, болка или халюцинации идвам.
При епилепсия не винаги има някакво предварително разпознаваемо обяснение за това кога е настъпил гърчът, като напр възпаление на мозъка, отравяне или белези в мозък, Съществуват обаче различни причини, които благоприятстват появата на епилепсия.
честота
Епилепсията е често срещано заболяване. Само в Германия около 0,5% страдат от това, което засяга около 400 000 души. Всяка година 50 души от 100 000 жители сключват разстройство на пристъпите. Честотата на новите случаи е особено висока при деца и юноши.
Около 3 - 5% по света страдат от епилепсия.При деца с един от родителите им, страдащи от генетична епилепсия, вероятността от нарушения в пристъпите е до 4%, което е осемкратно увеличение на риска в сравнение с общата популация. При симптоматична епилепсия също се наблюдава повишена готовност за разстройство на пристъпите при роднини от първа степен.
Епилепсията наследствена ли е?
Сега се предполага, че повечето заболявания на епилепсията се основават на генетично предразположение, което може да бъде наследствено. Това се отнася не само, както винаги се предполагаше досега, за идиопатичните форми на епилепсия, които почти винаги са от генетичен произход, но и за симптоматичната епилепсия.
Последните са причинени от увреждане на мозъка в резултат на липса на кислород, възпалителни процеси или инциденти. Въпреки това, последните проучвания показват, че повечето пациенти, които имат епилепсия в резултат на такова увреждане на мозъка, също са генетично предразположени. В семейства, в които един човек страда от епилепсия, човек може да поеме леко повишен риск в рамките на цялото семейство, независимо от вида на епилепсията.
Рискът един родител да предаде съществуваща епилепсия на децата е приблизително 5%, ако това е идиопатична подформа, е дори 10%. Ако и двамата родители са засегнати, вероятността да се предаде е 20%.
каузи
Тук причината за епилепсията е разделена на три категории. Има идиопатична епилепсия, която описва вродена, т.е. генетична причина. Например, мутация в йонния канал в мозъка може да понижи прага на припадъка. Има и симптоматична епилепсия, при която структурни и / или метаболитни (метаболитни) причини могат да обяснят епилепсията.
Което включва:
- Травми или малформации на мозъчната тъкан
- метастази
- Мозъчни тумори
- Електролитни дерайлиране
- Хипо или излишна захар
- Травматично увреждане на мозъка
- Инфекции (менингококи, морбили, хепатит С, TBE вирус и др.)
- Метаболитни заболявания
- Съдови малформации
Третата е криптогенната епилепсия, при която има симптоматично разстройство на пристъпите, без да се откриват доказателства за основното заболяване.
Освен това има фактори, които предизвикват епилепсия, които благоприятстват конкретен епилептичен припадък, ако има тенденция към припадък.
Те включват:
- Лекарства
- Треска (фебрилни припадъци при деца)
- лишаване от сън
- алкохол
- Лекарства като теофилин, трициклични антидепресанти, пеницилини (антибиотици)
- Мигаща светлина
- психологически фактори.
Епилепсия и стрес
Доколко стресът увеличава вероятността от епилептичен припадък, все още не е изяснена напълно. Сигурното обаче е, че уместността на този фактор се различава от човек на човек. Например, някои хора казват, че стресът е най-важният задействащ фактор за тях и че те получават гърчове само по време на стресови ситуации.
Това е особено очевидно при пациенти, чийто фокус на епилепсия е във временния дял. Други изследвания обаче показват, че стресът в точното количество може да има положителен ефект върху хода на заболяването и да намали риска от припадък. Повечето епилептици се учат в хода на заболяването си, за да преценят добре до каква степен стресът е отключващ фактор за тях или не.
Лекарствена епилепсия
Вече е доказано, че лекарствата могат да бъдат спусък за епилептичен припадък. Това се отнася не само за хора, които вече страдат от епилепсия, но и за здрави хора, за които след това подобна атака се обозначава като случайна атака. Но не само консумацията на наркотици може да доведе до припадък, но и оттегляне от тях.
Главно амфетамин (скорост) е свързан със силно повишен риск от припадъци. По този начин хората, които страдат от епилепсия, силно се съветват да не консумират наркотици. Ако вече сте били пристрастени към наркотиците преди диагнозата епилепсия, определено трябва да говорите с невролог по тази тема, за да обсъдите как да продължите.
Видове припадъци
Има много различни видове класификация. Един опит за класификация идва от Международната лига срещу епилепсията. Заболяването се разделя на фокални, генерализирани, некласифицируеми епилептични припадъци. При фокална епилепсия има допълнително подразделение, което зависи от състоянието на съзнанието на човека.
Така че може да се направи разлика между просто-фокусно (с осъзнаване) и сложно-фокусно (без осъзнаване).
Основно генерализираните епилепсии са заболявания, при които и двете полукълба са засегнати едновременно. Пациентите страдат от влошаване на съзнанието и обикновено не могат да си спомнят нищо след събуждане. Некласифицираните припадъци включват всички припадъци, които не могат да бъдат класифицирани в никоя друга категория.
Съществува и така нареченият епилептичен статус. Това са гърчове в бърза последователност без пауза (възстановяване) между тях. Състоянието епилептик може да бъде фокусно, т.е. ограничено до част от мозъка и трябва да продължи поне 20 минути, за да бъде определено като такова.
Генерализираният епилептичен припадък, който продължава по-дълго от 5 минути, се нарича също епилептичен статус. Тази клинична картина трябва да се лекува възможно най-бързо, тъй като съществува риск от смърт.
Съпътстващи симптоми
Пациентите, които имат епилепсия, нямат симптоми през повечето време. Това време без симптоми е прекъснато от повтарящи се епилептични припадъци, които могат да бъдат свързани с най-разнообразните от симптоматични съзвездия. По принцип има много различни видове епилепсия, всяка от които е свързана с различни симптоми. Повечето от засегнатите съобщават за така наречените аури, които се появяват малко преди остра атака. Те могат да бъдат придружени от чувство на потиснатост, болка в стомаха, сензорни промени и горещи вълни и сами по себе си са припадък, който обаче предизвиква само субективни симптоми.
Точната тежест и времето на тези симптоми зависят от местоположението на фокуса на епилепсията и са основополагащи в диагнозата на епилепсията. Освен това много пациенти описват, че малко преди атака вече не могат да имат ясни мисли. В този момент те изглеждат много апатични към наблюдателите. Някои пациенти обаче се оплакват от симптоми като главоболие, замаяност или тревожност много преди пристъп. Тази фаза е известна като продромална фаза.
Хората, които страдат от това заболяване от дълго време и вече са претърпели няколко пристъпа, обикновено могат да оценят тези симптоми много добре и след това вече имат предчувствие, че припадъкът се очертава в следващите няколко дни. Въпреки това, дори във времето между две атаки, някои пациенти съобщават за някои симптоми, които могат да се появят. Те включват главоболие, повишена раздразнителност, промени в настроението и маниакална депресия.
Темата може да ви интересува: Симптоми на епилепсия
диагноза
Трябва да се направи внимателен преглед, след като е настъпил епилептичен припадък. Това проверява дали има повишена вероятност да последват повече припадъци. Генетичните причини, както и структурните и метаболитните причини се изследват внимателно и, ако е възможно, се диагностицират или изключват.
Диагнозата е структурирана, както следва:
Трябва да се определи вида на гърча, така че е важно подробно обсъждане.
Кога, къде, колко често е възникнал епилептичният припадък?
Имаше ли заподозрян спусък?
Още ли бяхте в съзнание?
Изтръпна ли цялото тяло или само една част от тялото?
Тези и други въпроси се задават. Диагнозата включва и възрастта на настъпване, тъй като има различни причини за епилепсия в различни възрастови групи. Например, ако възрастен има припадък, по-вероятно е той да бъде симптоматичен, като мозъчен тумор, възпаление и др.
При подрастващите генетичните припадъци са склонни да излязат на преден план. Находките на ЕЕГ, както и находките от образна диагностика с помощта на компютърна томография на главата и магнитно-резонансна томография на главата са други важни компоненти на диагнозата.
С ЕЕГ важните причини за развитието на конвулсии често могат да бъдат филтрирани. Не трябва да се забравя обаче, че в много случаи ЕЕГ може да бъде напълно нормален по време на атака.
CT и MRI на мозъка са част от първоначалния преглед, за да се изключат възможни симптоматични причини. В допълнение, възпалителните процеси в централната нервна система могат да доведат до епилепсия, поради което трябва да се направи пункция на CSF, ако има клинично подозрение.
В случай на определени подозрения се извършва специфична за органа ("вътрешна") диагноза. По-специално се изследват провокационните фактори като алкохол, наркотици, треска и други фактори като хипогликемия и излишна захар.
Прочетете повече по темата: Диагностика на епилепсия
Какво можете да видите в ЯМР на пациенти с епилепсия?
ЯМР е една от стандартните диагностици, която почти винаги се извършва след появата на първия епилептичен припадък. Тази образна процедура може например да открие мозъчни лезии, които могат да доведат до епилепсия. Освен това в някои случаи можете също да видите промени, причинени от предишния припадък. Последните се характеризират най-вече с повишена контрастна абсорбция или нарушения на кръвообращението.
Промени в структурата на мозъка могат да бъдат открити при ЯМР, особено при наличие на фокална епилепсия, тоест произхожда от специфичен фокус за епилепсия. Освен това, калцификацията на определени мозъчни структури, като хипокампуса, може да се наблюдава в ЯМР, което също може да бъде индикация за определени форми на епилепсия.
лечение
При лекарствената терапия за епилепсия първо трябва да се направи разлика между две групи. От една страна, има лекарства, които трябва да се приемат ежедневно от засегнатите и да действат като профилактика, за да се избегнат гърчове. От друга страна се използват лекарства, които са за остри случаи, т.е. трябва да се приемат малко преди да се появи атака.
Общата цел на лекарите е да постигнат свобода на пристъпите, било чрез коригиране на симптоматични фактори, или чрез добре контролирана лекарствена терапия. Кое лекарство се използва, зависи от вида на гърча. Профилактичните лекарства са групирани като така наречените антиконвулсанти. Вече има над 20 различни активни съставки в тази група лекарства, всяко с различен спектър на действие и свързано с различни странични ефекти.
Най-важните "антиконвулсивни" лекарства са: Карбамазепин, габапентин, ламотригин, леветирацетам, окскарбазепин, топирамат, валпроева киселина.
При фокалните епилепсии са главно Ламотрижин и Levetiracetam предписано, при генерализирана епилепсия по-скоро валпроева киселина или Топирамат, В случай на редки индивидуални атаки, т.е. по-малко от 2 атаки годишно, не се предписват лекарства.
За повече информация прочетете на: Валпроевата киселина.
Точната дозировка и възможна комбинация от тези лекарства се адаптират индивидуално за всеки пациент, тъй като има различни терапевтични фокуси. Възможно е обаче в хода на заболяването да се пробват различни лекарства, тъй като не всички реагират еднакво добре на лекарствата. Терапията с първото лекарство води до трайна свобода от припадъци само при около 50% от пациентите. Ако пациентът е на правилните лекарства, обикновено трябва да се приема от пациента цял живот.
В противен случай е важно лекарствата да се приемат редовно и внимателно да се контролират и контролират.
При спиране на антиконвулсивно лекарство е необходимо да се приема бавно. Това означава: В началото трябва да се даде ниска доза, която се увеличава с течение на времето, докато се достигне желаната концентрация в кръвта. При наблюдение фокусът е върху стойностите на кръвта, тъй като те са лесни за проверка и лекарството в организма и неговата концентрация също могат да бъдат открити.
Само след три години свобода на пристъпите с нормални резултати от ЕЕГ може да се обмисли лечението с наркотици. Трябва да се осъществи постепенно намаляване.
Хирургическите мерки трябва да се обмислят само ако нито една или многократна лекарствена терапия не е била успешна. Съществуваща изолирана зона в мозъка, която причинява епилепсия, е друго изискване. Освен това, нито една зона в мозъка, която изпълнява важни функции, не може да бъде наранявана или отстранена по време на операцията. Ако разстройството на пристъпите е ясно изразено и се основава на по-голяма площ в мозъка, частичното отстраняване на мозъка (мозъчна ампутация) може да се счита за последното възможно решение.
При подготовката за хирургично лечение трябва да се извърши ЕЕГ и образна диагностика с компютърна томография, за да се намери точното местоположение на фокуса на атаката. Огнищата на епилепсията на темпоралния лоб са особено подходящи за хирургична терапия.
Ако има остра атака, първо се лекува епилептична атака с бензодиазепини. Най-известните лекарства от тази група активни съставки включват Tavor и Valium. Ако тези средства не донесат желания успех, като резерв се предлагат други лекарства като фенитоин или клоназепам.
В допълнение към лечението с наркотици, има обща жизнена мярка, която трябва да се спазва. Изобилието от сън и въздържането от алкохол са също толкова част от него, колкото и забраната за шофиране.
Тук обаче има свои собствени правила: шофьорска книжка се дава, ако лицето е било освободено от припадъци от две години, няма ненормален ЕЕГ и лечението с наркотици се проверява редовно от лекар.
Освен това епилепсията оказва влияние върху професията или избора на професия. Шофьори или машинисти на локомотиви, както и онези работници, които изискват катерене и стълби, трябва да обмислят промяна на работата.
Прочетете повече по темата: Лекарства за епилепсия
Терапия на епилептичен статус
Тъй като статусът епилептик е животозастрашаваща ситуация, той трябва да се лекува възможно най-скоро. Това става с помощта на игла, която се поставя във вена Бензодиазепините дал. Ако това няма спазмолитичен ефект, той ще действа първо Депакин и след това работи с фенитоин, анестетично лекарство.
Първа помощ при епилептичен пристъп
Тъй като около 8% от населението ще страда от епилептичен припадък в даден момент от живота си, има смисъл да разберете за мерките за оказване на първа помощ при тази ситуация. Епилептичният припадък обикновено изглежда много плашещ за наблюдателите и бързо се извиква лекар за спешна помощ, което е абсолютно правилно. Почти във всички случаи епилептичният припадък е придружен от спазъм на цялата мускулатура, което води до неконтролирано потрепване на тялото.
Често се прави опит за сдържане на пациента, за да се потушат тези потрепвания. Това обаче трябва да се избягва на всяка цена, тъй като организмът развива толкова много сила по време на припадък, че ставите или счупените кости могат да се изкълчат. Освен това не трябва да се прави опит да се изтласка нещо между зъбите на засегнатия човек, тъй като това може да счупи челюстната кост.
В случай на подобна атака, оказващите първа помощ обикновено не могат да направят нищо друго освен да направят спешно повикване рано и да запомнят точния ход на атаката, тъй като това е много важно за диагнозата. В повечето случаи пациентът бавно се събужда с момента на пристигане на линейката, но обикновено са объркани и дезориентирани. Освен да даде електролитна инфузия, лекарят ще вземе кръв, за да измери нивата на антиепилептични лекарства и да определи нивото на алкохола.
Ако в следващите няколко минути се появи друг гърч, човек говори за епилептичен статус, който изисква незабавно приемане в спешно отделение.
Гривна за епилепсия
Много пациенти, които страдат от епилепсия, носят това, което е известно като гривна за епилепсия.В допълнение към факта, че сте епилептичен, той обикновено посочва и средствата, с които трябва да се лекувате по време на атака, и други данни, които могат да бъдат важни за лечение на пристъп, като алергии. Това е вид лична карта за спешни случаи, тъй като винаги можете да я носите със себе си и може да бъде забелязана бързо от фелдшерите или спешните лекари.
Можете ли да шофирате кола, ако имате епилепсия?
По принцип законът гласи, че хората, страдащи от припадъци, нямат право да управляват превозни средства, стига да има повишен риск от припадъци с нарушения на съзнанието или двигателните умения. Така че епилептиците трябва да отговарят на някои условия, за да бъдат преквалифицирани като годни за шофиране. На първо място, пациентът трябва да е без припадъци най-малко една година след припадък. Освен това трябва да се приеме, че в бъдеще няма да се появят повече припадъци, което обикновено е възможно само при адекватна лекарствена терапия под формата на профилактика.
По принцип хората, които страдат от припадък, първоначално се лишават от шофьорската си книжка за три до шест месеца. Този период зависи от това дали може да се идентифицира ясен тригер, който може да се избегне, като например интоксикация с наркотици, или не. Ако в рамките на няколко години се появят няколко припадъци, засегнатото лице може да бъде отнето на шофьорската му книжка завинаги, което за повечето хора представлява сериозно намаляване на ежедневието и планирането на кариерата.
Епилепсия и алкохол - съвместими ли са?
До каква степен въздържането от алкохол като част от профилактиката на епилепсията е необходимо и разумно, разделя умовете на много невролози и до днес. От една страна, има данни, че увеличената консумация може да действа като спусък за епилептичен припадък. От друга страна има подозрение, че отмяната на алкохол също е възможен спусък при хора, които са свикнали с малки количества.
Така че от години е трудно да се намери единна насока за справяне с алкохола при епилептиците. Много специалисти се опитват да намерят компромис между тези две страни и съветват, че епилептиците могат да консумират малки количества алкохол, ако вече са свикнали с него в ежедневието си. Ясно е обаче, че във всеки случай трябва да се избягва твърде много консумация на алкохол, тъй като това ясно увеличава риска от припадък.
Епилепсия и спорт - възможно ли е това?
Вече не е тайна, че спортът има положителен ефект върху тялото и психиката. Това важи и за пациентите с епилепсия, тъй като това не само поддържа тялото в състояние, но и намалява риска от депресия. Предполагаше се, че има повишен риск по време на тренировка, тъй като повишената скорост на дишане може да предизвика епилептичен припадък.
Този факт е до голяма степен обезсилен и е доказано, че много вещества, които се натрупват в тялото ни по време на упражнения, като млечна киселина в мускулите ни, дори инхибират вероятността от атака.
Трябва да се обърне внимание на заболяването по отношение на избора на спортна дейност. Например трябва да се избягва спорт, при който внезапна атака може да има опасни последици, като гмуркане или катерене. Освен това трябва да се избягват спортове, които включват силна сила върху главата, както е случаят с бокса. С тези изключения повечето спортове са безопасни за правене.
Епилепсия и кафе
Подобно на много други лекарства, кофеинът в кафето има стимулиращ ефект върху нервните клетки в мозъка, което може да понижи прага на стимула за предизвикване на припадък и по този начин да увеличи риска от поява на припадък. Доколко кафето има този ефект се различава от човек на човек, в допълнение към зависимостта от консумираното количество.
Като цяло, както и при алкохола, препоръчително е консумацията на кафе да бъде максимално ниска. Ако обаче сте пили кафе през целия си живот и тялото ви е свикнало с него, препоръчително е да продължите да консумирате кафе в малки количества, тъй като е известно, че оттеглянето може да действа и като спусък за атака.
Какви са дългосрочните ефекти от епилепсията?
Вероятно най-честата дългосрочна последица от епилепсията е повишен риск от развитие на депресия. Вече знаем, че този повишен риск се дължи не само на самите пристъпи, но и че депресията може да бъде пряк резултат от увреждане на мозъка, което след това води до симптоматична епилепсия. Така че не епилепсията причинява депресия, а основната й причина.
Друга косвена дългосрочна последица от епилепсията са страничните ефекти от лекарствената терапия. Те включват предимно умора, промени в настроението и възможни зависимости.
За щастие, много рядка дългосрочна последица може да бъде мозъчно увреждане в резултат на дълготраен епилептичен припадък. Това се случва особено при така наречения гранд припадък, който продължава по-дълго от 30 минути. За щастие в наши дни това често може да бъде предотвратено чрез бърза и ефективна терапия.
Епилепсия и мигрена - какви са връзките?
Изследванията отдавна подценяват връзката между мигрените и епилепсията. Едва преди няколко години започнаха изследванията и разбирането на точното взаимодействие между тези две болести. Мигрената в някои случаи може да предхожда епилептичен пристъп и след това се описва като така наречената аура. Дори се смята, че самата мигрена може да действа като спусък за епилептичен припадък.
Освен това се предполага, че епилепсиите, които са свързани с тежко развитие на мигрена, могат да бъдат проследени до фокус в областта на предния темпорален лоб. В резултат на това запитванията за възможни мигрени като част от анамнезата (медицинската история) играят все по-важна роля в диагностиката.
Темата може да ви интересува: Мигрени
Епилепсия и депресия - какви са отношенията?
Сега има много изследвания, които показват, че вероятността от развитие на депресия при пациенти с епилепсия е значително по-висока от останалата част от населението. Този факт може да се дължи на няколко причини. От една страна, епилепсията е свързана с голям емоционален стрес за много страдащи, тъй като те винаги се страхуват от друга атака.
В допълнение, много лекарства от гамата антиепилептици имат страничните ефекти, че могат да имат много потискащ ефект върху ума и по този начин също така увеличават риска от развитие на депресия. Нови изследвания показват също, че в някои случаи депресията се дължи и на мозъчно увреждане, което също е причината за епилепсията, което добавя към повишения риск при пациенти със симптоматична епилепсия.
Прочетете повече по темата: Симптоми на депресия
Лечима ли е епилепсията?
При лечение на епилепсия човек трябва основно да прави разлика между две различни терапевтични цели. Основната цел на всяко лечение на епилепсия е да бъде без припадъци. Това се постига, когато пациентите не са получили нови припадъци в рамките на две години. В днешно време тази цел може да бъде постигната при около 80% от пациентите. Точният тип епилепсия е особено решаващ за прогнозата на лечението.
Може да се приеме лекарство за епилепсия, ако пациентът бавно е спрял да приема лекарствата си и все още остава без припадъци. Излекуване обаче е възможно само при няколко форми на епилепсия. Онези форми на епилепсия, които се проявиха в детството и не са свързани с големи мозъчни увреждания, имат най-голям шанс. Шансовете за лечение на епилепсия, която се проявява само в зряла възраст, се считат за изключително тънки. Повечето пациенти трябва да приемат профилактични лекарства през целия си живот, за да останат без припадъци.
Епилепсия при деца
Както при възрастните, формите на епилепсия при деца се делят на идиопатични, обикновено с генетичен произход, и симптоматични форми. Симптоматичните епилепсии се основават най-вече на промени в кората на главния мозък, възпалителни заболявания или усложнения по време на раждане. При децата те са свързани с повишен риск от нарушения в развитието и дори тежки неврологични увреждания.
Идиопатичните епилепсии обикновено имат по-малко усложнения по отношение на развитието. Например децата с генерализирана епилепсия, която засяга целия мозък, обикновено не показват аномалии и лесно могат да бъдат контролирани с лекарства. За разлика от тях, идиопатичната фокална форма, която се основава на така наречения фокус на епилепсията, води до аномалии в училище при някои пациенти. Това се отнася преди всичко за езиковото развитие и нарушаването на способността за концентрация.
Всички деца с диагноза епилепсия трябва да получат адекватна терапия, за да се сведе до минимум риска от нарушения в развитието. Освен това е особено важно да се извърши обширна диагностика, ако се подозира епилептичен припадък, особено при деца, тъй като в допълнение към действителното заболяване на епилепсията има и много други причини, например възпалителни процеси, които могат да доведат до атака и правилна Нуждаещ се от терапия.
За повече информация прочетете също: Епилепсия при детето.
Епилепсия при бебета
По принцип рискът от епилептичен припадък при новородени е много нисък. Това обаче се променя, когато бебетата се раждат преждевременно. Приблизително всяко десето дете, родено преждевременно, има припадък в рамките на първите 24 часа. Тези припадъци са обобщени под колективния термин припадъци за новородени. Най-известните форми на епилепсия, които се появяват през първата година от живота, включват:
- ранната миоклонична енцефалопатия
- синдром на Отара
- синдрома на Запада
- синдромът на Дравет.
Причината за повишената вероятност от припадъци при недоносени деца е, че те имат по-висок риск от усложнения по време на раждане, което може да доведе до повишено кървене или липса на кислород. Те могат да причинят мозъчно увреждане, което след това може да предизвика припадък.
Други причини за припадъци на новородени включват:
- Травма
- Церебрални инфаркти
- Инфекции
- Метаболитни нарушения
- Малформации на мозъка
В зависимост от това кой от тези фактори е причината за атаката, се предполага различна прогноза. Като цяло обаче може да се каже, че около половината от всички новородени с гърчове преминават през нормално развитие чрез подходяща терапия. Все пак една трета от бебетата ще развият хронична епилепсия в някакъв момент от живота.
Прочетете повече по темата: Припадък при бебе
Фебрилен припадък
Фебрилните гърчове са кратки епилептични пристъпи, които се появяват след първия месец от живота и възникват във връзка с повишена телесна температура като част от инфекция. Важно е инфекцията да не засегне централната нервна система и да не са се появили припадъци преди това без треска. С честота от около 2-5% в Европа, фебрилните гърчове са най-честата форма на спазми в детска възраст. Те са свързани и с повишен риск от повторение от около 30%.
Рискът от развитие на епилепсия в резултат на фебрилен припадък в детска възраст е сравнително нисък, но малко по-висок от останалата част от населението. Броят на фебрилни припадъци, фамилна анамнеза за епилепсия и възрастта към момента на последния припадър играят роля в прогнозния риск.
Прочетете повече по темата: Фебрилен припадък