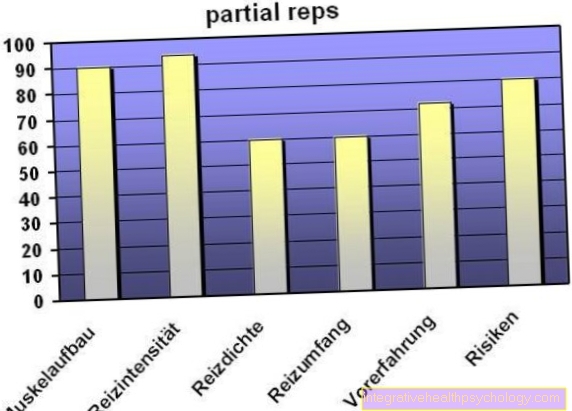
Бактериите в кръвта - колко е опасно?
Въведение
Появата на бактерии в кръвта (бактериемия) е често срещано явление и може да се появи в резултат на безобидни дейности като миене на зъбите. Единственото им доказателство не е преди всичко индикация за лечение.
Физическата реакция на имунната система с едновременно откриване на бактерии или техните токсини в кръвта трябва да се лекува незабавно. Това е потенциално животозастрашаващо заболяване. Ако възникне септичен шок, всяко забавяне преди началото на антибиотичната терапия означава влошаване на шансовете за оцеляване с около осем процента на час.
Тежък сепсис възниква, когато патогените или техните токсини се разпространяват в тялото и се разпространяват в органи. В такъв случай има остра недостатъчност на поне един, понякога жизненоважен орган. Освен недостатъчност на кръвообращението (най-общо "шок") на преден план са отказа на дихателната система и бъбречната недостатъчност.
Човек говори за септичен шок, когато не само един орган, а няколко, вече не могат да изпълнят функцията си. Основната причина е силно намален приток на тъканна кръв. Бъбреците, белите дробове и черният дроб са особено засегнати.

Какви симптоми имам, ако имам бактерии в кръвта си?
Бактериите в кръвта могат да причинят широк спектър от симптоми. Това зависи главно от това колко бактерии попадат в кръвта и колко дълго остават там. Дори след енергично миене на зъбите, малко количество бактерии може да попадне в кръвообращението. Това обаче обикновено не предизвиква забележими симптоми.
Освен това бактериите обикновено се елиминират бързо от организма. Ако по-големи количества бактерии попаднат в кръвта, това може да стане забележимо като умора или усещане за заболяване. Въпреки това, тялото може да реагира на голям брой бактерии в кръвта с тежки симптоми като треска или тежки проблеми с кръвообращението. Това обикновено се нарича сепсис.
Трябва да се отбележи, че е трудно бактериите да влизат в кръвта в здраво тяло. Следователно, локална инфекция, като гингивит, обикновено трябва да има приоритет. Тази оригинална инфекция, разбира се, също ще причини симптоми.
Прочетете повече за това: Симптоми на отравяне на кръвта
Бактерии в кръвта с висока температура
Сепсисът с бактерии в кръвта не винаги може да бъде ясно идентифициран в ранните му стадии. Симптомите, като висока температура, първоначално са неспецифични. Това означава, че симптомите на заболяването могат да бъдат свързани и с много други заболявания. Висока температура също се появява например при грипоподобна инфекция или грип.
Обикновено има бързо влошаване на общото състояние. Телесната температура може да се повиши до над 38 ° C за кратък период от време. Обикновено засегнатите страдат от втрисане едновременно.
В допълнение към повишаването на треската, други неспецифични симптоми могат да включват висок пулс и дихателна честота, променено съзнание, несигурна болка в различни части на тялото и признаци на възпаление на мястото на първоначалната инфекция. Но сепсисът не винаги е свързан с висока температура. При някои хора телесната температура пада под нормалната.
Прочетете повече по темата по-долу Причини за треска
Бактерии в кръвта и болки в ставите
Бактериите в кръвта могат да бъдат свързани с болки в ставите по няколко причини. По този начин бактериите могат първо да заразят ставата и след това да влязат в кръвта от това локално възпаление. Заразената става е много болезнена, може да бъде зачервена и подута. От друга страна също е възможно бактериите в кръвта да атакуват ставата. В този случай първо се развиват бактерии в кръвта, а след това се засягат ставите. Борелия също може да засегне ставите. Това е известно като лаймски артрит.
Борелията обикновено влиза в засегнатите стави чрез кръвта. Бактериите не винаги трябва да са в ставата, за да причинят щети. При така наречения реактивен артрит ставите се възпаляват след преодоляване на бактериално заболяване. Обикновено това се случва след инфекции с гонококи, наричани още гонорея, хламидия или след гастроинтестинална инфекция. В този случай не патогените атакуват ставите, а имунната система. Не е ясно защо това се случва. Патогените могат, но не трябва да бъдат откриваеми в кръвта.
Прочетете повече по тази тема на: Болки в ставите
Заразни ли са бактериите в кръвта?
За да можем да изясним недвусмислено този въпрос, първо е важно да разберем, че инфекцията е активното или пасивното предаване на патоген в друг организъм, например в човешкото тяло. Ако патогенът остане в това и след това може да се размножава, възниква това, което е известно като инфекция, което може да бъде последвано от проявата на съответно свързаната клинична картина. Наличието на риск от инфекция при работа с болни хора не е еднакво изразено за всяко заболяване и във всеки стадий на заболяването, а зависи преди всичко от отделянето на активни патогени от пациента. По принцип всеки болен човек, който „жизнеспособен„Патогенът е потенциално заразен, независимо от неговата клинична картина.
Предаването на инфекциозни патогени обикновено е възможно чрез контакт с телесни течности и екскреции на болния човек, пример за това е разпространението на студени вируси чрез секретите на лигавиците на носа и гърлото, образувани във връзка със студа, които се изхвърлят чрез кихане и кашлица.
Предаването и последващата инфекция са възможни чрез директен контакт с болния човек, но също така и чрез индиректен контакт с телесните секрети на съответното лице, например чрез дръжки на вратата. Допълнителни примери за заболявания, при които екскрециите на пациента са особено инфекциозни, са повечето заболявания на стомаха и червата, които са придружени от повръщане или диария.
Заболявания като ХИВ са особено свързани с откриването на патогена в кръвта. В този случай контактът с кръвта на пациента трябва да се счита за заразен и предаването чрез невредима кожа е много малко вероятно. Подобна е ситуацията с повечето патогени, които могат да бъдат открити в кръвта. Съответно човек, при когото откриването на активни бактерии в кръвта е положително, по принцип е инфекциозно и съществува риск другите да се заразят с тях. Трябва да се отбележи обаче, че предаването на тези патогени обикновено е възможно само чрез контакт с телесни течности, особено с кръвта на съответния човек.
Обаче пациентите, при които бактериите са влизали в кръвта индиректно чрез колонизация и инфекция на тъкан с последващ преход в кръвта, обикновено имат по-голям риск от инфекция, тъй като в тези случаи инфекцията с патогените може да произхожда и от основно колонизираната тъкан в допълнение към кръвта. Да се върнем към примера на пневмония, който вече беше споменат по-горе: в този случай инфекцията с патогените на този пациент би дошла не само от кръвта, но и от бронхиалния и гърлен секрет, образуван като част от белодробното му заболяване, което той обикновено прогонва като силна кашлица.
продължителност
Продължителността на времето, в което бактериите са в кръвта, може да варира значително. Ако малко количество бактерии се измие в кръвта, те обикновено се елиминират незабавно от тялото. Това може да се случи например при посещение при зъболекар. Бактериите често навлизат в кръвта от локален източник на инфекция. Това може да бъде възпаление на венците или сливиците например. Ако този фокус на възпаление се запази за дълъг период от време, бактериите могат многократно да попаднат в кръвта. В този случай бактериите могат да останат открити в кръвта, докато първоначалният фокус на инфекцията не бъде успешно лекуван.
първопричина
Наличието на бактерии в кръвта не е задължително свързано със симптоми, да не говорим за сериозна клинична картина. Ако в кръвта присъстват бактерии, това може да варира от картина без симптоми и до животозастрашаващо състояние на отравяне на кръвта (сепсис) с многоорганна недостатъчност.
По принцип бактериите могат да навлязат в кръвта по различни начини. Преди всичко е важно да се отбележи дали бактериите попадат директно в кръвта на засегнатия или първо се заселват в тъкан. По принцип бактериите могат да попаднат в кръвта на човек чрез директно отваряне на кръвоносен съд, например в случай на открито нараняване или като част от умишлена съдова пункция по време на медицинска процедура. Типичен пример за директното проникване на бактериални патогени в кръвообращението е поглъщането на Clostridium tetani в резултат на произшествие. Тази инфекция възниква, когато отворената рана влиза в контакт със замърсена почва.
Бактериите също могат да колонизират тъканите, но също така главно погълнати по други пътища (храна, дишане) и да предизвикат заболяване като пневмония, в хода на което патогенът може да премине и в кръвообращението. Това усложнение обикновено се случва, когато пациентът е много отслабен от предишното заболяване и имунната му система с причинителите на болестта "Претоварени„Така, че този процес се страхува.
Разпространението на бактерии в устната флора след или по време на миенето на зъбите обикновено е безобидно, но в резултат може да доведе и до възпаление на сърдечната клапа. Този обикновено безобиден пример илюстрира как трябва да се тълкува диференцирано откриване на бактерии в кръвта на пациента.
Бактерии E. coli
E. Coli е бактерия, която е част от естествената чревна флора дори при здрави хора. В някои изследвания E. Coli е била най-разпространената бактерия, открита в кръвта. E. Coli е честа причина за инфекции на пикочните пътища и диария. Съществуват редица щамове на E. coli. Докато мнозина са сравнително безобидни за хората и не напускат червата, други могат да причинят сериозни заболявания. Ако E. Coli попадне в кръвта, те могат да причинят животозастрашаващ сепсис. Но бактерията не винаги трябва да достига до кръвния поток. Често в кръвта постъпват само токсини, произведени от E. Coli, а не самата бактерия.
Прочетете повече по тази тема на: Ешерихия коли
Бактерии в кръвта след операция
След операция рискът от инфекции с бактерии в кръвта се увеличава. Всяка хирургична процедура носи риск от въвеждане на чужд материал и увреждане на определени телесни структури нозокомиална инфекция (Болнична инфекция).
Следователно това е така нареченото следоперативно усложнение. Например бактериите, които действително се срещат в червата, като Е. коли, могат да преминат в кръвта след операция в корема. След това човек говори за ендогенна инфекция, при която бактериите в собственото ви тяло достигат до друго място.
Всяка следоперативна рана има повишен потенциал за инфекция, откъдето патогените могат да се разпространят в кръвта. Такава инфекция може да бъде предизвикана и от ендогенни, но и от екзогенни (отвън) микроби. Най-често срещаните патогени включват ентерококи, стафилококус ауреус (особено MRSA) и ентеробактерии.
По-специално, поставените импланти, например протези на колянната става, както и интервенциите в коремната кухина или върху сърцето са свързани с повишен риск от сепсис. Хирургичният сепсис обикновено се проявява в рамките на 24 часа. В най-добрия случай симптомите, които се появяват, се разпознават малко по-късно и се лекуват с антибиотик, който покрива възможно най-широк спектър. Всеки допълнителен час, който минава, влошава шансовете за оцеляване.
След като фокусът на инфекцията бъде идентифициран, може да се наложи по-нататъшна хирургическа намеса за отстраняване на фокуса.
Бактерии в кръвта след химиотерапия
Вероятността бактерии да се появят в кръвта се увеличава след химиотерапия. По-голямата част от лекарствата за химиотерапия (цитостатици), които се предполага, че се борят с клетъчния растеж на злокачествените клетки, не са насочени само срещу туморните клетки, но за съжаление и срещу собствените клетки на тялото. Други бързо разделящи се клетки на имунната система и образуването на кръв в костния мозък също са засегнати.
По време на лечението с химиотерапия трябва да се проверява редовно кръвната картина. Специален акцент е върху левкоцитите, белите кръвни клетки, които са отговорни за правилното функциониране на имунната ни система. С намаляването на броя на белите кръвни клетки рискът от инфекция нараства. Това често се обявява първо с треска. Бактериалната инфекция може да се превърне в сепсис по-бързо поради отслабената имунна система. Ако има вероятност да бъдат засегнати белите кръвни клетки, антибиотиците могат да се използват като предпазна мярка срещу най-често срещаните патогени.
Пациентите с остра левкемия или получават химиотерапия с високи дози обикновено се хоспитализират по време на лечението. Тук има особено висок риск от инфекция. По този начин началото на сепсис се разпознава възможно най-рано.
Моля, прочетете и нашата тема по този въпрос Нежелани реакции от химиотерапия
Болести, възникващи във връзка
Има много различни клинични картини, които са неразривно свързани с откриването на бактерии в кръвта.
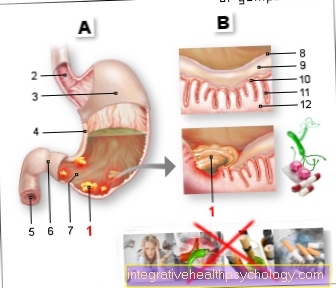
- Първият пример е бактериален ендокардит (Възпаление на сърдечната клапа), което се среща по-често при пациенти с по-рано болни, обикновено също оперирани сърдечни клапи. Възпалението на засегнатото сърце се предхожда от отлагане на бактериални патогени в кръвта върху сърдечните клапи, което е по-вероятно да се появи при променени / белези клапи. Тези бактерии намират добри условия за растеж на сърдечните клапи, тъй като те постоянно се измиват от богата на хранителни вещества кръв. Ендокардитът много често се появява в резултат на инвазивна стоматологична процедура, тъй като големи количества бактерии от устната кухина могат да попаднат в кръвта чрез нараняване и отваряне на венците, които са добре снабдени с кръв. Следователно, превантивната антибиотична терапия е от голямо значение, когато има рискови фактори като изкуствена сърдечна клапа и трябва да се провежда след стоматологични процедури. Типичните симптоми са общи признаци на инфекция, като треска, но също така появата на нови, неизвестни досега сърдечни звуци, както и признаци на засилваща се сърдечна недостатъчност са част от клиничната картина. Обикновено, ако възникне бактериално възпаление на сърдечната клапа, лечението се назначава с помощта на антибиотик.
Научете повече за: Профилактика на ендокардит
- Вече бе споменато наличието на тетанус, познато още като тетанус, което е свързано с откриването на бактерията при открити рани и освобождаването на нейната увреждаща нервите отрова. Това първоначално води до неспецифични симптоми, като главоболие, замаяност или изпотяване. Едва в по-нататъшния курс се появяват типичните, спастични симптоми на парализа, при които мускулите се гърчат неконтролирано и пациентът вече няма възможност да отпуска мускулите си. Остра опасност за живота възниква, например, ако са засегнати и дихателните мускули. Клиничната картина се задейства от отровата в кръвта, така че освен релаксиращи вещества, антидот се използва и терапевтично. За разлика Clostridium tetani, която попада директно в кръвообращението чрез открити рани, бактерията Tropheryma whipleii първоначално освобождава "местен„Заболяване на стомаха и горната част на тънките черва, тъй като се абсорбира предимно през устата. Патогените се причиняват от клетки на собствената защитна система на организма Макрофагите, погълнати, остават в лигавицата и причиняват проблеми с усвояването на хранителни вещества от храната. В резултат на това има структурни промени в чревната лигавица и, второ, бактериите проникват в кръвния поток. Бактерията може да се разпространи по тялото чрез кръвообращението и да засегне много други органи. Това може да предизвика допълнителни, специфични за органите симптоми, като проблеми със ставите или увеличаване на задух по време на тренировка. Клиничната картина на болестта на Уипъл се лекува с антибиотици, при което се провежда и симптоматична терапия, като се дават например витамини, които понякога не могат да се абсорбират през променената чревна лигавица.
- Последният, но особено опасен пример за заболяване, свързано с откриването на бактерии в кръвта, е така нареченият сепсис, т.е. Разговорно също и отравяне с кръв наречен, който в хода на свръхреакция на собствената защитна система на организма се придружава от повреда на няколко органа и по този начин може да бъде животозастрашаващ. Обикновено започва с „безвреден“, Локализирано заболяване, което не лекува поради слаба имунна система, но излиза извън контрол, така че патогените да могат да влязат в кръвообращението. Силната реакция на имунната система в крайна сметка отключва животозастрашаващи усложнения, които всъщност не трябва да се появят. Основният проблем при отравяне на кръвта е, че най-вече се дължи на първоначално много неспецифичните му симптоми (треска, Чувствам се болен) се разпознава много късно. Междувременно реакцията на имунната система е много напреднала, така че пациентът вече показва признаци на шок, като спад на кръвното налягане и повишен пулс. Засегнатият човек трябва да получи интензивна медицинска помощ възможно най-скоро, за да се стабилизира кръвообращението на пациента, да се бори с бактериите с антибиотици и да се намали рискът от неуспех на важни органи като белите дробове, бъбреците или черния дроб.
Пародонтоза
Пародонтитът е възпаление на носещата структура на зъба. Това обикновено се задейства от бактерии. Тези бактерии могат да попаднат и в кръвта. Тъй като пародонтитът може да продължи дълго време, бактериите могат многократно да попаднат в кръвта. В резултат на това тялото е изложено на вид постоянен стрес, който може да има много вредни последици. Възпалителната реакция, наред с други неща, увеличава риска от рак или сърдечен удар. Следователно пародонтитът трябва да се лекува, ако е възможно.
Прочетете повече по тази тема на: Пародонтоза
Кои антибиотици помагат?
Антибиотиците обикновено се използват срещу бактерии. Поради това те са много подходящи за терапия срещу бактерии в кръвта. Не всеки антибиотик обаче е ефективен срещу всяка бактерия. Широкото използване на антибиотици също доведе до увеличаване на разпространението на антибиотично резистентни бактериални щамове. Следователно не е ясно кой антибиотик трябва да се използва срещу бактерии в кръвта. За да се реши този проблем, първо се изтегля кръв, от която бактериите могат да бъдат изолирани и отглеждани. След това можете да тествате устойчивостта на бактериите в лаборатория. По този начин лекарят може безопасно да реши кой антибиотик е ефективен в конкретен случай. Ако няма достатъчно време за такава процедура, може да се проведе и изчислена или емпирична антибиотична терапия. Тук избирате антибиотик, който е ефективен срещу повечето типични патогени на дадено заболяване. Важно е също така да знаете през кой порт на влизане е вероятно бактериите да попаднат в кръвта.
Повече информация по тази тема: Терапия за отравяне на кръвта
диагноза
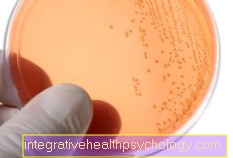
Наличието на бактериални патогени в кръвта на пациента е възможно само чрез специален лабораторен преглед, т.нар Кръвна култура, възможно след отстраняване от венозен съд. Кръвната култура се използва за отглеждане на бактерии, които могат да бъдат в кръвта. В идеалния случай кръвта се изтегля в началото на повишаване на треската, тъй като това обикновено е придружено от повишаване на концентрацията на бактерии в кръвта, така че вероятността за положително и специфично откриване е по-голяма. Освен това събирането трябва да се извърши няколко пъти с минимален интервал от 30 минути. Тук се използват специални и стерилни бутилки, които съдържат подходящи хранителни среди от една страна и аеробните (с кислород) или анаеробни (с изключване на кислород) Съдържа газови смеси, необходими на бактериите. Тъй като обикновено няма познания за патогена, поне една аеробна и една бутилка за анаеробна култура винаги се пълнят с кръвта на пациента. След като са взети и транспортирани в микробиологична лаборатория, пробите се поставят в инкубатор при телесна температура (приблизително 37 ° C) съхранява се, за да може в бактерията за култура да растат възможни бактерии.
Появата на бактериален растеж се открива с помощта на специални устройства, които генерират аларма, дори ако съдържащата се в бутилките газова смес се променя минимално в резултат на растежа на бактериите. Ако патогенът е успешно култивиран, той може да бъде идентифициран и тестван за евентуална резистентност към антибиотици.
Прочетете повече по тази тема на: Устойчивост на антибиотици
При изследване на кръвта с помощта на кръвна култура могат да възникнат неправилни диагнози, ако например се е получило замърсяване с кожни микроби при вземане на кръвта. Възможно е също бактериите да не бъдат открити, тъй като са особено чувствителни и следователно не могат да оцелеят при транспортиране до лабораторията в бутилката с култура. Освен това резултатът може да бъде отрицателен, ако вече е имало предварително лечение с антибиотици или ако патогените, причиняващи заболяването, не са бактериални.
Бактерии в кръвта при деца
Бактериите в кръвта на деца се срещат най-често в ранна детска възраст до три години и подобно на възрастните, те могат да се проявят в широк спектър от състояние без симптоми до тежки клинични картини в контекста на пневмония или менингит до началото на отравяне на кръвта.
В зависимост от възрастта, функцията на имунната система и ваксинационния статус на детето, заплашителните клинични картини се задействат от различни видове бактерии при деца; Особено забележимо е, че намаляването на така наречената защита на мрежата (Наличие на антитела срещу много патогени, предавани от майката на нейното неродено дете по време на бременността) след третия месец от живота спектърът от патогени като Echerichia coli (Чревен зародиш) или салмонела към бактерии, които например имат бял дроб (пневмокок) или менингит (Neisseria meninigtidis) може да задейства движения.
Ако се подозира инфекция с бактерията Streptococcus pyogenes, бърз тест може лесно да се извърши у дома. Прочетете повече за това под нашата статия: Бърз тест за стрептококи
Реакцията на имунната система към бактериите, които са влезли в кръвта, се различава само в няколко точки при децата от тази на възрастен: При кърмачета, вместо да се развие треска, може да възникне хипотермия с телесни температури под 36 ° C. Ако се появи менингит Neisseria meningitidisкоято се среща много по-често при деца, отколкото при възрастни, включва не само треска, но и развитие на петехии (малки кръвоизливи в кожата с големина на щифта) чрез прехвърляне на бактерии в кръвта към клиничната картина.
Моля, прочетете и нашата тема:
- Треска в малкото дете
- Отравяне с кръв при детето
Бактерии в кръвта на бебето
Инфекцията с бактерии в кръвта при бебе се нарича още неонатален сепсис. Децата, които са родени преждевременно, както и тези с ниско тегло при раждане, имат повишен риск от сепсис на новородено. Незрялата имунна система на детето е особено податлива на външни инфекции.
A "Ранен сепсис"се задейства преди или по време на раждане. Обикновено това са чревните бактерии E.coli или B-стрептококи. A"Късен сепсис"от друга страна се появява от няколко дни до седмица след раждането. В по-голямата част от случаите това са и бактерии от родилния канал на майката.
По време на бременността и в периода след раждането, новороденото дете получава така наречения заем имунитет от майката ("защита на гнездото"). Антителата от майката се предават на бебето през плацентата по време на бременност и чрез кърма по време на кърмене.
Ако бактериите или други патогени не се борят адекватно, те могат да се разпространят в кръвта. Имунната система реагира със силна възпалителна реакция. Без навременно лечение с антибиотици, загубата на функция на жизненоважни органи може да доведе до смърт в рамките на няколко часа. Веднага след като има съмнение за бактерии в кръвта на бебето, се започва "емпирична" антибиотична терапия. Това означава, че все още не е възможно точно да се идентифицира основната бактерия и следователно терапията е насочена срещу статистически най-често срещаните бактерии при новородени.