Паращитовидната жлеза
Синоними в по-широк смисъл
- Аксесоар на щитовидната жлеза
- Епителни клетки
Медицински: паращитовидна жлеза
Английски: паращитовидни жлези
анатомия
Паращитовидните жлези са четири жлези с размер на леща с тегло около 40 mg. Те лежат зад щитовидната жлеза. Обикновено два от тях са в горната част (полюса) на щитовидните лобове, докато другите два са в долния полюс (виж също: Щитовидна жлеза). Долните щитовидни жлези рядко се срещат в тимуса или дори в средното гръдно пространство между белите дробове (това пространство е известно още като медиастинум). Понякога се откриват допълнителни паращитовидни жлези.
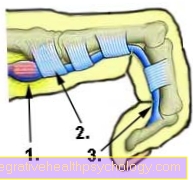
Илюстрация на щитовидната жлеза
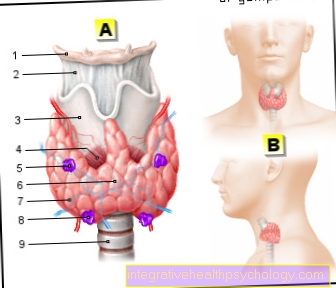
щитовидната жлеза
- Хиоидна кост -
Хиоидна кост - Щитовиден хрущял
Хиоидна костна мембрана -
Тирохиоидна мембрана - Щитовиден хрущял -
Cartilago thyroidea - Крикоиден хрущял
Щитовиден хрущялен мускул -
Крикотиреоиден мускул - Горна паращитовидна жлеза -.
Паращитовидна жлеза
превъзхождащ - Свиване на щитовидната жлеза -
Isthmus glandulae
thyroideae - Щитовидна жлеза,
десен лоб -
Glandula thyroidea,
Lobus dexter - Долна паращитовидна жлеза -.
Паращитовидна жлеза
по-нисък - Трахея - Трахея
Можете да намерите преглед на всички изображения на Dr-Gumpert на: медицински илюстрации
функция
За разлика от много други жлези (напр. панкреас = Панкреас), паращитовидната жлеза (glandula parathyroidea) няма свои изходни канали за секрета, който образуват, хормонът Паратиреоиден хормон (къс PTH, също: паратирин). Следователно, вестоносното вещество се освобождава (секретира) директно в кръвта и пристига до вашата дестинация. Този механизъм на секреция е известен още като ендокринна секреция. Ето защо паращитовидните жлези са кръстосани от гъста мрежа от капиляри, чиито капиляри имат специална структура.
Капилярите са най-малките човешки съдове, през които може да побере точно една червена кръвна клетка (еритроцит).
В паращитовидната жлеза има специални, така наречените фенестрирани капиляри, клетките на които не образуват плътно затворен съд, а по-скоро имат малки пролуки (така наречените 70 nm „прозорци“) и по този начин позволяват на хормона да премине в кръвта без да избягат кръвните съставки. Целевите тъкани, т.е. мястото на действие на паращитовидния хормон са костите и бъбреците. Там пептидният хормон (т.е. той се състои от 10 до 100 аминокиселини) се намесва, за да регулира метаболизма на калция. Количеството хормони се контролира от прост механизъм за обратна връзка: количеството освободен хормон зависи от Концентрация на калций в кръвта. Паращитовидните жлези имат свой „калциев сензор“ за това.
Ако липсва Калций / калций паратиреоидният хормон се освобождава все повече в кръвта; ако в кръвта има достатъчно калций, секрецията (освобождаването) се инхибира. Хормонът насърчава доставката на калций чрез два механизма: калцият се освобождава от костта чрез разграждане на клетките, остеокластите. Те се стимулират / активират от паращитовидния хормон. В бъбреците хормонът предотвратява отделянето на твърде много калций с урината: (Той причинява реабсорбция на калция от първичната урина, произведена в бъбреците и доставяна на организма.) Намалява отделянето на калций в урината. Този ефект се засилва косвено чрез насърчаване на формирането на Витамин D, който също намалява отделянето на калций с бъбреците и също така насърчава усвояването от храната в червата. И двете Хормони изглежда така остеопороза (Костна декалцификация).
Концентрацията на калций в кръвта се поддържа постоянна в тесни граници от 2,5 mmol на литър. Освен това, PTH (паратиреоиден хормон) насърчава екскрецията на фосфат за бъбреците.
Паращитовидни нарушения
The Паращитовидната жлеза е жизненоважно; пълното отсъствие (агенезис) е несъвместимо с живота. Случайното отстраняване или увреждане на епителните клетки по време на операция на щитовидната жлеза или недостатъчна активност (хипопаратиреоидизъм) може да има сериозни последици: Спадът в нивата на калций в кръвта води до хипокалциемия, която се характеризира с припадъци и обща свръхвъзбудимост на Мускулатура прави забележимо.
Хиперфункцията на паращитовидните жлези обаче е не по-малко опасна: първоначално тя се проявява чрез бърза умора, мускулна слабост, депресии и безпокойство. Често има и възпаление на панкреаса (Панкреатит) и стомашни язви (Язва) На. В сериозни случаи има животозастрашаваща заплаха хиперкалциемична криза с калцификации на белите дробове, бъбреците и стомаха. Оттук и името „болки в камъни, крака, стомаха“.
Причините за хиперфункция се наричат първичен хиперпаратиреоидизъм, ако са причинени от заболяване на самите паращитовидни жлези. Най-честата причина е доброкачествен тумор (известен като аденом). Хиперпаратиреоидизмът е наследствен в клиничната картина на Множествена ендокринна неоплазия (къс МЪЖЕ), причинени от разширяване (хиперплазия) на паращитовидните жлези и тумори в хипофизната жлеза (хипофизната жлеза), панкреаса, Тънко черво както и различни други органи. За разлика от това, се говори за вторичен хиперпаратреоидизъм, когато нарушеният калциев баланс не се причинява от самите паращитовидни жлези, а от други заболявания. В повечето случаи на преден план е бъбречно заболяване, което води до толкова висока загуба на калций, че е необходима повишена секреция на паратиреоиден хормон, за да се осигурят необходимите количества калций. В резултат на това има прекомерен растеж (хиперплазия) с последваща свръхфункция на епителните клетки. Симптомите до голяма степен съответстват на тези при първичен хиперпаратиреоидизъм. Увреждането на костната система често се причинява от увеличеното отделяне на калций от костите, което води до декалцификация на костите (остеопороза). Болестта не се основава на достатъчно рано Лабораторни стойности (повишен калций в кръвта) разпознато, разграждането на костната тъкан причинява тенденция към спонтанни фрактури. Според първото му описание професорът по анатомия v. Recklinghausen, пълната картина на заболяването е известна като Osteodystrophia generalisata (генерализирано унищожаване на костта) от 1891 г.